Meniu
Cancerul de sân este cea mai frecventă formă de cancer întâlnită la femeile din România. În fiecare an, peste 8.000 de femei sunt diagnosticate cu cancer mamar în România. Cele mai multe (8 din 10) au peste 50 de ani, însă şi femeile mai tinere pot suferi de această afecţiune.
Sânii unei femei sunt alcătuiţi din ţesut adipos, conjunctiv şi din mii de glande mici, cunoscute sub numele de lobuli, care produc lapte. Dacă o femeie are un copil, laptele este distribuit spre mamelon prin tuburi mici numite ducte, care îi permit acesteia să alăpteze.
Corpurile noastre sunt alcătuite din miliarde de celule minuscule. În mod normal, celulele cresc şi se multiplică într-un mod organizat. Celulele noi apar doar atunci când este nevoie de acestea. În cazul cancerului, acest proces organizat funcţionează anormal, iar celulele încep să crească şi să se multiplice într-o manieră necontrolată.

Există mai multe tipuri diferite de cancer mamar, care se pot dezvolta în diferite zone ale sânului. Cancerul mamar este deseori clasificat în tipuri neinvazive şi invazive.
Cancerul mamar neinvaziv este cunoscut şi sub denumirea de cancer sau carcinom in situ, sau celule pre-canceroase. Acest tip de cancer este localizat în ductele sânului şi nu a dezvoltat posibilitatea de a se extinde în afara sânului. Această formă de cancer rareori se prezintă ca un nodul la nivelul sânului şi, de regulă, se depistează la un examen mamografic. Cel mai frecvent tip de cancer neinvaziv este carcinomul ductal in situ (CDIS).
Alte tipuri mai puţin comune de cancer mamar includ cancerul mamar lobular invaziv, care se dezvoltă în celulele care căptuşesc lobulii producători de lapte, cancerul mamar inflamator şi Boala Paget a sânului. Cancerul mamar se poate răspândi la alte regiuni ale corpului, de regulă prin ganglionii limfatici (glande de mici dimensiuni care filtrează bacteriile din corp) sau prin fluxul sangvin. Dacă are loc extensia, boala este cunoscută drept cancer mamar secundar sau metastatic.
Primul simptom al cancerului mamar pe care majoritatea femeilor îl observă este un nodul sau o zonă de ţesut îngroşat la nivelul sânului. Cei mai mulţi noduli (90%) nu sunt canceroşi, însă întotdeauna este cel mai bine să efectuaţi un control la medicul de familie sau la medicul ginecolog.
Vă rugăm să consultaţi medicul de familie sau medicul ginecolog în cazul în care observaţi oricare dintre următoarele simptome:
O schimbare în aspectul mamelonului, ca şi cum s-ar scufunda în interiorul sânului, durere în oricare dintre sâni sau la oricare dintre axile, fără a fi legate de menstruaţie.
Cauzele cancerului mamar nu sunt pe deplin înţelese. Acest lucru înseamnă că este dificil de spus de ce o femeie poate dezvolta cancer mamar iar o alta nu.
Anumite aspecte, cunoscute ca factori de risc, pot schimba probabilitatea ca cineva să dezvolte cancer mamar. Există anumiţi factori în privinţa cărora nu se poate face nimic, însă alţi factori pot fi schimbaţi.
Riscul de a dezvolta cancer mamar creşte odată cu înaintarea în vârstă. Cancerul mamar este mai frecvent în rândul femeilor de peste 50 de ani care au trecut de menopauză. 8 din 10 cazuri de cancer mamar apar la femeile de peste 50 de ani.
Pentru femeile cu vârsta între 50 şi 70 de ani, este recomandabil să efectueze periodic examinări de screening pentru cancer mamar.
Dacă există rude apropiate care au suferit de cancer mamar sau cancer ovarian, este posibil să aveţi un risc mai mare de a dezvolta cancer mamar. Cu toate acestea, întrucât cancerul mamar este cea mai frecventă formă de cancer la femei, este posibil ca acesta să apară mai mult de o singură dată în cadrul aceleiaşi familii din întâmplare.
Cele mai multe cazuri de cancer mamar nu sunt ereditare (acesta nu se transmite genetic), deși unele studii au demonstrat că anumite gene, cunoscute sub numele de BRCA1 şi BRCA 2, pot creşte riscul de dezvoltare a cancerului atât mamar, cât şi ovarian. Este posibil ca aceste gene să fie transmise de la părinte la copil. O a treia genă (TP53) este, de asemenea, asociată cu risc crescut de cancer mamar.
Dacă de exemplu aveţi în familie două sau mai multe rude apropiate din aceeaşi latură familială (de exemplu mama, sora sau fiica) care au avut cancer mamar la o vârstă sub 50 de ani, riscul de a avea aceeaşi boală este crescut. De aceea este recomandat să vă faceți un screening genetic pentru a verifica dacă există acele gene care fac probabilă apariţia cancerului mamar. Dacă sunteţi îngrijorată cu privire la istoricul dumneavoastră familial de cancer mamar vă sfătuim să discutaţi acest aspect cu medicul de familie.
Dacă în antecedente aţi avut cancer mamar sau modificări incipiente de celule canceroase neinvazive la nivelul ductelor mamare, prezentaţi un risc mai mare de a dezvolta cancer din nou fie la celălalt sân, fie la nivelul aceluiaşi sân.
Un nodul mamar benign nu înseamnă că aveţi cancer mamar, însă anumite tipuri de noduli pot creşte uşor riscul apariţiei acestuia. Anumite modificări benigne de la nivelul ţesutului mamar, precum hiperplazia ductală atipică (celulele care cresc anormal în ducte) sau carcinom lobular in situ (celule anormale la nivelul lobilor mamari) fac să crească posibilitatea de apariţie a cancerului mamar.
Sânii sunt alcătuiţi din mii de glande de dimensiuni mici (lobuli), care produc lapte. Acest ţesut glandular conţine o concentraţie mai mare de celule mamare comparativ cu alt ţesut mamar, făcându-l mai dens. Femeile cu ţesut mamar mai dens pot avea un risc mai mare de a dezvolta cancer mamar, pentru că există mai multe celulele care pot deveni canceroase.
Ţesutul mamar dens poate face o scanare a sânilor (mamografie) să fie mai dificil de interpretat pentru că face orice noduli sau zone de ţesut anormal mai greu de depistat. Femeile mai tinere tind să aibă sâni cu o densitate mai mare. Odată cu înaintarea în vârstă, cantitatea de ţesut glandular din sâni scade şi este înlocuită de grăsime, astfel încât aceştia devin mai puţin denşi
În anumite cazuri, celulele de cancer mamar pot fi stimulate să crească prin estrogen, un hormon feminin. Ovarele, unde sunt stocate ovulele, încep să producă estrogen atunci când se instalează pubertatea, cu scopul de a regla menstruaţia.
Riscul de a dezvolta cancer mamar poate creşte uşor în funcţie de cantitatea de estrogen la care este expus corpul. De exemplu, dacă prima menstruaţie a fost la o vârstă fragedă, iar menopauza s-a instalat la o vârstă înaintată, aţi fost expusă la estrogen pentru o perioadă îndelungată. În acelaşi mod, dacă nu aveţi copii, sau dacă aţi avut copii mai târziu, se poate ca riscul de a dezvolta cancer mamar să crească uşor, deoarece expunerea la estrogen nu a fost întreruptă de o sarcină.
Dacă aţi trecut prin menopauză şi suferiţi de supraponderabilitate sau obezitate, prezentaţi un risc mai mare de a dezvolta cancer mamar. Se consideră că acest lucru este legat de cantitatea de estrogen din corpul dumneavoastră, întrucât supraponderabilitatea sau obezitatea după menopauză determină producerea unei cantităţi mai mari de estrogen.
Riscul de a dezvolta cancer mamar poate creşte în funcţie de cantitatea de alcool pe care o consumaţi. Cercetările arată că, pentru fiecare 200 de femei care în mod obişnuit consumă două băuturi alcoolice pe zi, există trei femei cu cancer mamar comparativ cu femeile care nu consumă alcool deloc.
Anumite proceduri medicale care utilizează radiaţie, precum radiografiile cu raze X şi examinările CT (tomografie computerizată), pot creşte uşor riscul de a dezvolta cancer mamar.
Terapia de substituţie hormonală (TSH) este asociată cu un risc uşor crescut de a dezvolta cancer mamar. Atât terapia combinată TSH, cât şi terapia TSH doar cu estrogen poate creşte riscul de dezvoltare a cancerului mamar, deşi riscul este un pic mai mare dacă folosiţi TSH combinată.
Se estimează că ar exista în plus 19 cazuri de cancer mamar pentru fiecare 1.000 de femei care urmează TSH combinată timp de 10 ani. Riscul continuă să crească uşor cu atât mai mult cu cât se administrează TSH, însă revine la normal dacă încetaţi să mai urmaţi acest tip de terapie.
Dacă medicul de familie sau mediul ginecolog a observat simptome tipice de cancer mamar sau dacă mamografia de control a arătat o anomalie, veţi fi rugată să efectuaţi teste suplimentare pentru a confirma sau infirma diagnosticul de cancer mamar.
Dacă aveţi simptome şi aţi fost trimisă de medicul de familie sau de către medicul ginecolog, veţi efectua o mamografie, adică o radiografie a sânilor. De asemenea, este posibil să aveţi nevoie şi de o examinare ecografică.
Dacă aveţi sub 35 de ani, este posibil ca doctorul să vă sugereze să efectuaţi doar o ecografie. Femeile mai tinere au sânii cu o densitate mai mare, ceea ce înseamnă că mamografia nu este la fel de eficientă precum ecografia pentru depistarea cancerului.
Ecografiile folosesc unde sonore de înaltă frecvenţă pentru a produce o imagine care reprezintă structura internă a sânilor. Imaginea produsă va arăta orice nodul sau anomalii prezente la nivelul sânilor. De asemenea, doctorul vă poate indica o ecografie în cazul în care are nevoie să ştie dacă un nodul mamar este solid sau dacă acesta conţine lichid.
O biopsie implică recoltarea unei probe de celule de ţesut mamar şi testarea acesteia pentru a vedea dacă celulele sunt canceroase. De asemenea, este posibil să fie nevoie de o scanare şi de o puncţie – biopsie la nivelul ganglionilor limfatici de la nivelul axilei pentru a vedea dacă şi aceştia sunt afectaţi. Biopsiile pot fi efectuate în diferite moduri şi tipul pe care îl veţi face va depinde de ceea ce medicul dvs. cunoaşte cu privire la starea dvs. Diferitele metode de desfăşurare a biopsiei sunt evidenţiate mai jos.
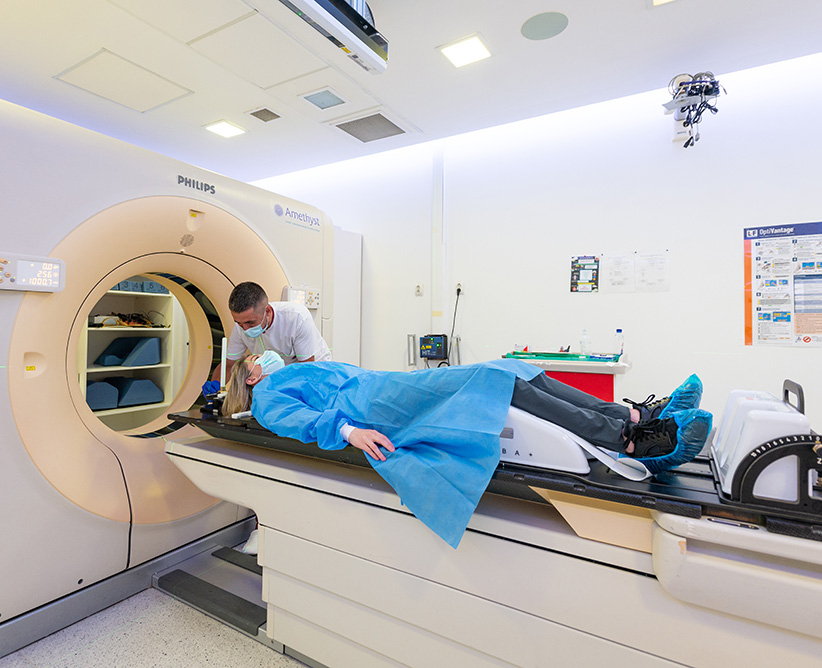
Scanările de tip Tomografie Computerizată (CT), radiografie toracală şi ecografie pentru ficat pot fi necesare pentru a verifica extensia cancerului la nivelul plămânilor sau la nivel hepatic. Este posibil să fie necesară o examinare IRM a sânilor pentru a clarifica sau pentru a evalua extensia bolii în cadrul sânului.
Dacă medicul dvs. consideră că este posibil să existe extensia cancerului la nivelul oaselor, trebuie să efectuaţi o scintigrafie osoasă. Înainte de a efectua scintigrafia osoasă (metodă de explorare a unui țesut organic prin introducerea în organism a unei substanțe radioactive), se va administra în braţ intravenos o substanţă care conţine o mică doză de radiaţie, cunoscută sub numele de izotop. În cazul în care osul este afectat de cancer, această substanţă va fi absorbită în os. Porţiunile osoase afectate vor apărea ca zone intens hiperfixante pe scintigrafia osoasă, procedură care se desfăşoară folosind o cameră specială.
La momentul diagnosticării cancerului mamar, doctorii îi vor acorda acestuia un stadiu. Stadiul descrie dimensiunea cancerului şi extensia acestuia.
Acesta poate oferi informaţii precise privind diagnosticul. T descrie dimensiunea tumorii, N descrie dacă există extensie a cancerului la nivelul ganglionilor limfatici, iar M oferă indicaţii cu privire la răspândirea cancerului la alte regiuni ale corpului.
Gradul descrie aspectul celulelor canceroase.
Persoanele cu cancer mamar trebuie să beneficieze de îngrijire din partea unei echipe multidisciplinare, o echipă de specialişti care lucrează împreună pentru a oferi cel mai bun tratament. Toţi aceştia formează Comisia Oncologică.
Cum să vă hotărâţi asupra celui mai eficient tratament pentru cancer mamar?
Atunci când se hotărăşte care este cel mai bun tratament pentru dvs., doctorii vor avea în vedere următoarele:
De obicei, primul tip de tratament pentru cancerul mamar este intervenţia chirurgicală. Tipul de intervenţie chirurgicală depinde de tipul de cancer mamar pe care îl aveţi. Intervenţia chirurgicală este în mod obişnuit urmată de chimioterapie sau radioterapie sau, în unele cazuri, de tratamente cu hormoni.
Trebuie reamintit faptul că tratamentul pe care îl veţi urma depinde de tipul dvs. de cancer mamar. Doctorul va discuta cu dvs. privind cel mai bun plan de tratament. Uneori, radioterapia, chimioterapia sau terapia cu hormoni vor reprezenta prima opţiune de tratament.
Există două tipuri de intervenţie chirurgicală pentru cancerul mamar:
Studiile au arătat că intervenţia chirurgicală conservatoare a sânului urmată de radioterapie este la fel de folositoare ca şi mastectomia totală în cazul tratamentului pentru cancerului mamar aflat la un stadiu incipient.
Intervenţia chirurgicală conservatoare variază de la o tumorectomie până la excizie locală largă, caz în care se înlătură doar tumora şi o cantitate mică de ţesut adiacent, până la o mastectomie parţială sau excizie sectorială, prin care se înlătură până la un sfert din sân.
Dacă vi se realizează intervenţie chirurgicală conservatoare a sânului, cantitatea de ţesut mamar care se va îndepărta va depinde de:
Chirurgul dvs. va înlătura întotdeauna o zonă de ţesut mamar sănătos din jurul cancerului, care va fi testat pentru a vedea dacă există urme de cancer. Dacă nu sunt prezente semne canceroase la nivelul ţesutului sănătos, există mai puţine şanse de recidivă. Dacă în ţesutul adiacent se depistează celule canceroase, este posibil să fie necesar să se îndepărteze ţesut suplimentar de la nivelul sânului.
De obicei, după intervenţia chirurgicală conservatoare a sânului, vi se va oferi opţiunea de a urma tratament de radioterapie pentru a distruge celulele canceroase restante.
Mastectomia reprezintă îndepărtarea în totalitate a ţesutului mamar, inclusiv a mamelonului. Dacă nu există semne certe conform cărora cancerul s-ar fi extins la ganglionii limfatici, este posibil să fie nevoie să efectuaţi o mastectomie, procedură prin care vi se va îndepărta întregul sân şi totodată prin care se va realiza biopsia unui ganglion limfatic santinelă (SLNB).
Dacă a diseminat cancerul la ganglionii limfatici, este posibil să fie nevoie de înlăturare extensivă (eliminare) a ganglionilor limfatici de la nivelul axilei (zona subraţului).
Reconstrucţia mamară este intervenţia chirurgicală folosită pentru a da o nouă formă sânului care să arate cât mai mult posibil cu celălalt sân. Reconstrucţia poate fi efectuată în acelaşi timp cu mastectomia (reconstrucţie imediată) sau poate fi desfăşurată mai târziu (reconstrucţie întârziată). Aceasta se poate face fie prin implant mamar, fie prin utilizarea de ţesut propriu din altă parte a corpului pentru a crea un nou sân.
Pentru a observa dacă s-a extins cancerul, se poate efectua o procedură denumită biopsia ganglionului limfatic santinelă (SLNB). Ganglionii limfatici santinelă sunt primii ganglioni limfatici afectaţi de celulele canceroase dacă acestea se extind. Aceştia fac parte din ganglionii limfatici din zona subraţului (ganglionii limfatici axilari). Poziţia ganglionilor limfatici santinelă variază, astfel încât aceştia sunt identificaţi folosind o combinaţie de radioizotop şi un agent de contrast albastru.
Ganglionii limfatici santinelă sunt examinaţi în laborator pentru a vedea dacă prezintă celule canceroase. Această procedură reprezintă un bun indicator dacă s-a extins sau nu cancerul.
Dacă există celule canceroase la nivelul ganglionilor santinelă, este posibil să fie nevoie de o altă intervenţie chirurgicală pentru a îndepărta mai mulţi ganglioni limfatici din regiunea axilară.
Puteţi urma unul dintre aceste tratamente sau o combinaţie a acestora. Tipul de tratament sau combinaţia de tratamente va depinde de felul în care cancerul a fost diagnosticat şi stadiul în care se află. Cancerul mamar diagnosticat la screening poate fi la un stadiu incipient, însă cancerul mamar diagnosticat atunci când aveţi simptome se poate afla la un stadiu mai avansat şi necesită un tratament diferit. Comisia Oncologică va discuta care sunt cele mai potrivite tratamente şi vă va comunica opţiunile.
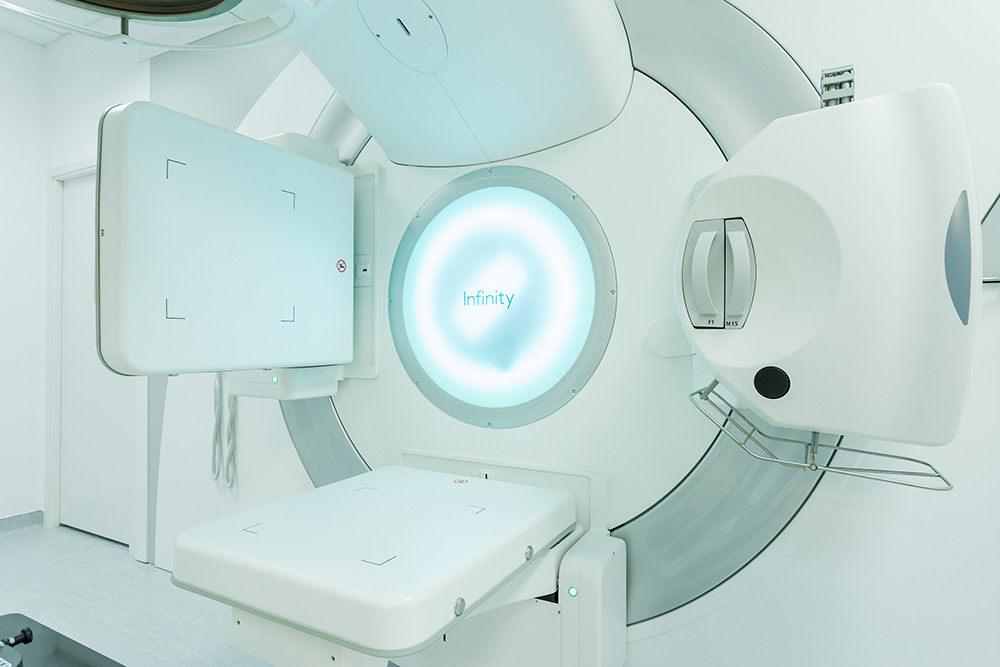
Radioterapia utilizează doze controlate de radiaţie pentru a distruge celulele canceroase. Aceasta se poate realiza înainte de intervenţia chirurgicală pentru a reduce dimensiunea tumorii sau după intervenţia chirurgicală şi chimioterapie pentru a distruge celulele canceroase restante. Uneori este suficientă folosirea acesteia ca tratament exclusiv și curativ.
Studiile arată că radioterapia după efectuarea unei mastectomii conservative mărește semnificativ șansele de supraviețuire ale bolnavilor.
Cu cea mai actuală tehnologie IMRT, și chiar mai mult, cu ultima tehnologia VMAT, acum există posibilitatea de a proteja organele de risc care sunt în apropierea tumorii pentru a nu fi afectate de tratamentul în sine.
Dacă aveţi nevoie de radioterapie post-operatorie, tratamentul dvs. va începe în 1-2 luni după intervenţia chirurgicală sau chimioterapie pentru a-i oferi corpului posibilitatea de a se recupera. Cel mai probabil veţi avea nevoie de sesiuni de radioterapie de cinci ori pe săptămână, pentru o perioadă începând de la trei şi până la şase săptămâni. Fiecare sesiune va dura doar câteva minute.
Tipul de radioterapie pe care îl veţi urma depinde de tipul de cancer de care suferiți.
Posibilele efecte secundare ale radioterapiei includ:
Chimioterapia implică utilizarea unor medicamente anticanceroase (citotoxice) pentru a distruge celulele canceroase. Chimioterapia este de regulă utilizată după intervenţia chirurgicală pentru a distruge celulele canceroase care nu au fost înlăturate. Aceasta este denumită chimioterapie adjuvantă. În anumite cazuri chimioterapia se poate folosi înainte de intervenţia chirurgicală, care este folosită în general pentru a micşora o tumoră mai mare. Aceasta este numită chimioterapie neo-adjuvantă. Pentru chimioterapie sunt folosite mai multe medicamente diferite şi deseori în combinaţie. Alegerea medicamentelor şi a combinaţiei depinde de tipul de cancer mamar şi de cât de mult s-a extins.
Chimioterapia este de regulă oferită ca un tratament ambulatoriu, ceea ce înseamnă că nu este nevoie să staţi în spital peste noapte. De regulă, medicamentele se administrează într-o venă, prin picurare directă în circulaţia sanguină. În anumite cazuri, vi se pot administra comprimate pe care le puteţi lua acasă. Puteţi primi sesiuni de chimioterapie la fiecare două sau trei săptămâni, pentru o perioadă de la patru la opt luni, pentru a-i oferi corpului o perioadă de pauză între tratamente.
Principalele efecte secundare ale chimioterapiei includ:
Acestea pot fi prevenite sau controlate cu medicamente pe care medicul vi le poate prescrie.
Medicamentele de chimioterapie pot, de asemenea, să stopeze producţia de estrogen din corp. Estrogenul este cunoscut ca favorizând creşterea anumitor tipuri de cancere mamare. Dacă nu aţi trecut de menopauză, este posibil ca menstruaţiile să se oprească în timp ce urmaţi tratamentul de chimioterapie. După ce aţi terminat cura de chimioterapie, este posibil ca ovarele să producă iar estrogen. Cu toate acestea, în anumite cazuri, acest lucru nu se întâmplă şi menopauza se va instala mai devreme. Acest lucru este mai posibil să se întâmple în cazul femeilor peste 40 de ani, cu vârstă mai apropiată de vârsta menopauzei.
Doctorul va discuta cu dvs. despre impactul pe care tratamentul respectiv îl va avea asupra fertilităţii.
Puteţi urma unul dintre aceste tratamente sau o combinaţie a acestora. Tipul de tratament sau combinaţia de tratamente va depinde de felul în care cancerul a fost diagnosticat şi stadiul în care se află. Cancerul mamar diagnosticat la screening poate fi la un stadiu incipient, însă cancerul mamar diagnosticat atunci când aveţi simptome se poate afla la un stadiu mai avansat şi necesită un tratament diferit. Comisia Oncologică va discuta care sunt cele mai potrivite tratamente şi vă va comunica opţiunile