Az Amethyst Karácsonkő hivatalosan is megnyitotta kapuit! Foglalj időpontot
Az Amethyst Karácsonkő hivatalosan is megnyitotta kapuit! Foglalj időpontot
Romániában a vastagbélrák gyakorisága gyorsan növekszik. Az incidencia és a mortalitás az elmúlt 20 évben megduplázódott, 2000-ben 17,74/100 000 lakos volt; 2006-ban 8240 új esetet regisztráltak, ezzel Romániát a betegség átlagos incidenciájával rendelkező országok közé sorolta. Az elmúlt két évben a vastagbélrák lett a második vezető rákos halálok (a tüdőrák után, de megelőzve a gyomorrákot), 2002-ben 4150 halálesettel (19,05/100 000 lakos), 2006-ban pedig 4860 halálesettel.
A férfiak és nők aránya 1,3. Az esetek kevesebb mint 3%-a fordul elő 40 év alattiaknál. Az előfordulási gyakoriság 45 év felett gyorsan nő, minden egyes életévtizedben megduplázódik.
Előfordulhat, hogy a korai stádiumban lévő vastagbélrák semmilyen tünetet nem mutat; és az előrehaladott vastagbélrák egyes tünetei kevésbé súlyos egészségügyi problémákkal, például aranyérrel küzdő embereknél is jelentkezhetnek.
Keresse fel orvosát, ha az alábbi tünetek bármelyikét észleli.
A vastagbélrák kezdeti tünetei a következők:
A vastagbélrák előrehaladtával néha vérzést okozhat a bélben. Ez végül a vörösvértestek hiányához vezethet a szervezetben, amit vérszegénységnek nevezünk.
A vérszegénység tünetei közé tartozik a fáradtság és a légszomj.
Bizonyos esetekben a vastagbélrák elzáródást okozhat a bélben. A bélelzáródás tünetei a következők:
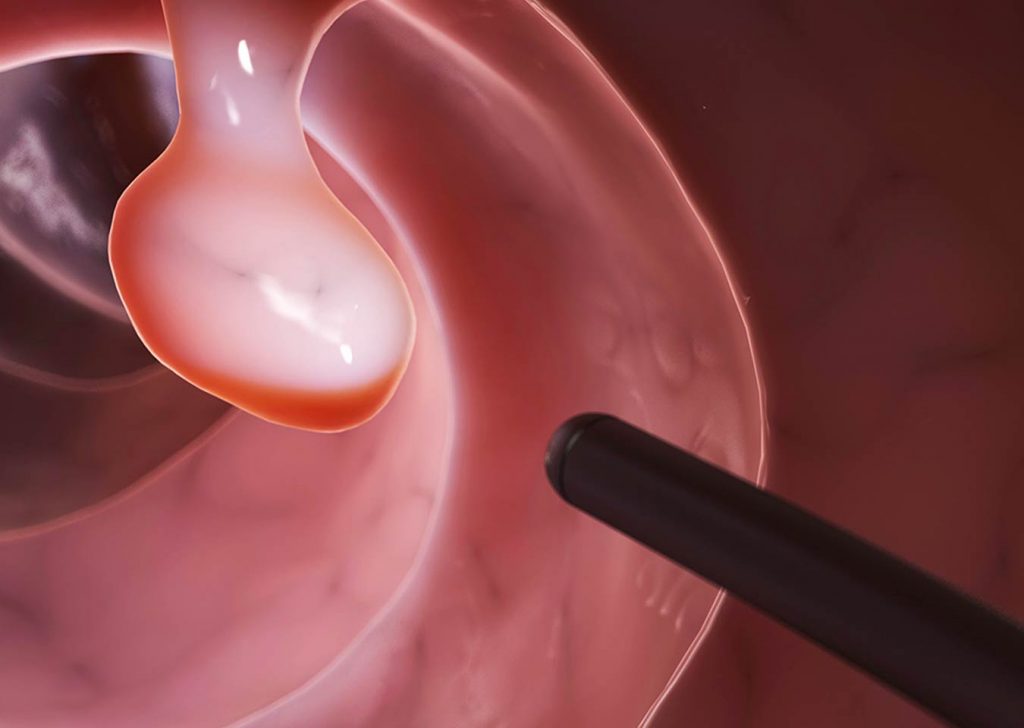
A rák akkor alakul ki, amikor a sejtek a test egy adott területén túl gyorsan osztódnak és szaporodnak. Ilyenkor egy tumornak nevezett szövetdarab keletkezik.
A vastagbélrák legtöbb esetben először a bél belső bélfalán lévő sejtcsomókban alakul ki. Ezeket a csomókat polipoknak nevezik. A polipok kifejlődése nem feltétlenül jelenti azt, hogy vastagbélrákos lesz.
Még nem ismert pontosan, hogy mi okozza a rák kialakulását a bélben. A kutatások azonban kimutatták, hogy számos olyan tényező van, amely növelheti a kialakulásának esélyét.
A bélrákkal diagnosztizált emberek körülbelül 2/3-a 60 év feletti.
Bizonyítékok vannak arra, hogy a vastagbélrák genetikailag öröklődhet. A vastagbélrákban megbetegedettek mintegy 20%-ának van olyan közeli rokona (anya, apa, testvér) vagy másodfokú rokona (nagyapa, nagybácsi vagy nagynéni), aki szintén vastagbélrákban szenvedett.
Becslések szerint, ha van olyan közeli hozzátartozója, akinek már volt vastagbélrákja, a vastagbélrák kialakulásának kockázata megduplázódik. Ha két közeli hozzátartozójának is volt már vastagbélrákja, a kockázata a négyszeresére nő.
Számos bizonyíték utal arra, hogy a vörös és feldolgozott húsokban gazdag étrend növelheti a vastagbélrák kialakulásának kockázatát. Ezért az egészségügyi minisztérium azt tanácsolja azoknak, akik naponta több mint 90 gramm (főtt hús súlya) vörös és feldolgozott húst fogyasztanak, hogy a bevitelüket csökkentsék 70 grammra.
Arra is van bizonyíték, hogy a rostban gazdag és kevés telített zsírt tartalmazó étrend segíthet csökkenteni a vastagbélrák kockázatát. A rákszakértők szerint ez azért van így, mert ez a fajta étrend rendszeres bélmozgásra ösztönöz.
A cigarettázóknál 25%-kal nagyobb valószínűséggel alakul ki vastagbélrák, egyéb rákos megbetegedések és szívbetegségek, mint a nem dohányzóknál.
Az elhízás összefügg a vastagbélrák fokozott kockázatával. Az elhízott férfiaknál 50%-kal nagyobb valószínűséggel alakul ki vastagbélrák, mint a normál testsúlyúaknál. A nagyon elhízott férfiaknál, akiknek a testtömegindexe (BMI) meghaladja a 40-et, kétszer nagyobb a vastagbélrák kialakulásának valószínűsége.
Az elhízott nőknél kissé megnő a betegség kialakulásának kockázata, a nagyon elhízott nőknél pedig 50%-kal nagyobb a vastagbélrák kialakulásának valószínűsége, mint a normál testsúlyú nőknél.
Két ritka örökletes betegség okozhat vastagbélrákot. Ezek a következők:
Amikor először keresi fel háziorvosát, meg fogja kérdezni a tüneteiről és arról, hogy a családjában előfordult-e vastagbélrák.
Ezután fizikális vizsgálatot végez, amelyet digitális végbélvizsgálatnak (DRE) neveznek.
A DRE vizsgálat hasznos módja a végbélben lévő látható csomó ellenőrzésének. A végbélrákos esetek 40-80%-ában kimutatható.
A vastagbélrák diagnózisának megerősítésére általában két vizsgálatot használnak:
A szigmoidoszkópia egy szigmoidoszkópnak nevezett eszközt használ, amely egy vékony, hajlékony cső, amelyet fényszórós kis kamerához csatlakoztatnak.
A szigmoidoszkópot a végbélbe vezetik, majd felfelé irányítják a bélbe. A kamera képeket jelenít meg egy monitoron. Ez lehetővé teszi az orvos számára, hogy ellenőrizze a végbélben vagy a bélben lévő rendellenes területeket, amelyek rákos megbetegedés következményei lehetnek.
A szigmoidoszkópia alkalmazható olyan kis szövetminták eltávolítására is, amelyekről feltételezhető, hogy rákosak, így laboratóriumban vizsgálhatók. Ezt az eljárást biopsziának nevezik.
A szigmoidoszkópia általában nem fájdalmas, de lehet kellemetlen. A legtöbb ember a vizsgálat befejezése után hazamegy.
A kolonoszkópia hasonló a szigmoidoszkópiához, kivéve, hogy egy hosszabb csövet, úgynevezett kolonoszkópot használnak a teljes bél vizsgálatára.
A bélnek üresnek kell lennie, amikor a kolonoszkópiát elvégzik, ezért a vizsgálat előtt néhány napig speciális diétát, a vizsgálat reggelén pedig hashajtót (a bél kiürülését segítő gyógyszert) kap.
Ön nyugtatót kap, hogy ellazuljon, majd az orvos behelyezi a kolonoszkópot a végbélbe, és végigviszi a vastagbél mentén. A szigmoidoszkóphoz hasonlóan a kolonoszkópot biopszia, valamint az esetleges kóros területeket bemutató felvételek készítésére lehet használni.
A kolonoszkópia körülbelül egy órát vesz igénybe; a legtöbb ember hazamehet, miután kiheverte a nyugtatót. A beavatkozás után egy ideig valószínűleg álmos lesz, ezért gondoskodjon arról, hogy valaki hazavigye.
Ha a vastagbélrák diagnózisa megerősítést nyer, általában két okból további vizsgálatokat végeznek:
Ezek a vizsgálatok a következők lehetnek:
A fenti vizsgálatok és tesztek elvégzése után meg kell tudni határozni a rák stádiumát és fokozatát. A stádium meghatározás arra utal, hogy a rák milyen előrehaladott állapotban van. A besorolási fokozat arra utal, hogy a rák mennyire agresszív és mennyire lehetséges a terjedése.
Ez egy egyszerűsített útmutató. A II. stádium további A és B kategóriára, a III. stádium pedig A, B és C kategóriára oszlik.
A vastagbélráknak három kategóriája van:
A vastagbélrákban szenvedő embereket multidiszciplináris csapatnak kell ellátnia. Ez egy olyan szakemberekből álló csapat, amely együtt dolgozik a legjobb kezelés és gondozás biztosítása, valamint az onkológiai bizottságon belüli döntéshozatal érdekében. A döntések figyelembe veszik:
A vastagbélrák fő kezelési módja általában a műtét, de körülbelül 5-ből 1 esetben a rák túl előrehaladott ahhoz, hogy műtéttel eltávolítható legyen, és sugárterápiát alkalmaznak. Ha műtéten esik át, esetétől függően kemoterápiára, sugárkezelésre vagy biológiai terápiára is szükség lehet.
Ha a rák korai stádiumban van, lehetőség van a vastagbél falának csak egy kis részének eltávolítására. Ezt az eljárást helyi kimetszésnek nevezik.
Ha a rák átterjedt a vastagbelet körülvevő izmokra, általában a vastagbél teljes részét el kell távolítani. A vastagbél részleges eltávolítását kolektómiának nevezik.
A rák helyétől függően a lehetséges műtéti eljárások a következők:
A kolektómiát kétféleképpen lehet elvégezni:
Mindkét technikát egyformán hatékonynak tartják a rák eltávolításában, és hasonló szövődményi kockázattal járnak. A laparoszkópos kolektómiák előnye a gyorsabb felépülési idő és a kevesebb műtét utáni fájdalom.
A laparoszkópos kolektómiának ma már minden vastagbélrákműtétet végző kórházban elérhetőnek kell lennie, bár nem minden sebész végzi ezt az eljárástípust. Ha a kulcslyuk technikát alkalmazó vastagbélrák műtétet fontolgatja, beszélje meg ezt sebészével.
A műtét során a közeli nyirokcsomókat is eltávolíthatják. A vastagbélrák műtétje után a bélvégeket általában összekötik, de rendkívül ritkán ez nem lehetséges, és sztómára van szükség.
Bizonyos esetekben a sebész dönthet úgy , hogy a vastagbélnek meg kell gyógyulnia a rekonstrukció előtt, vagy a vastagbél túl nagy részét távolították el ahhoz, hogy a rekonstrukció lehetséges legyen.
Ebben az esetben meg kell találni a módját annak, hogy a salakanyagot úgy távolítsuk el a szervezetből, hogy a széklet ne haladjon át a végbélnyíláson. Ezt a sztómaműtét révén lehet megtenni.
A sztómaműtét során a sebész egy kis lyukat vág a hasüregben, amelyet sztómának neveznek. Ezt a beavatkozást kétféleképpen lehet elvégezni.
A legtöbb esetben a sztóma ideiglenes, és eltávolítható, amint a vastagbél működése helyreállt a műtét után. Ez legalább 9 hétig tart. A sztómára szakosodott nővérek tanácsot adnak a sztóma legjobb helyével, valamint a sztóma lefedésére és a hulladékok összegyűjtésére szolgáló legjobb zsák típusával kapcsolatban.
A kolektómia elvégzése előtt a kezelőorvos elmondja, hogy véleménye szerint szükség lesz-e a sztómaműtétre, valamint annak valószínűségét, hogy szükség lesz-e ideiglenes vagy végleges ileosztómiára vagy kolosztómiára.
A végbélrák kezelésére két általános sebészeti eljárás alkalmazható:
Az alacsony elülső rezekció olyan esetek kezelésére szolgál, amikor a rák a végbél felső részén található. A sebész bemetszést ejt a hasüregben, és eltávolítja a végbél felső részét, valamint a környező szöveteket, hogy biztosítsa a rákos sejteket tartalmazó összes nyirokcsomó eltávolítását. Ezután a vastagbelet a végbél leghátsó részébe vagy a végbélcsatorna felső részébe helyezik. Néha a vastagbél végét a végbél helyettesítésére szolgáló belső tasakká alakítja. Valószínűleg ideiglenes sztómára lesz szüksége, hogy az ízületnek legyen ideje a gyógyulásra.
Rezecţia abdominoperineală este utilizată pentru a trata cazurile în care cancerul se află în porţiunea cea mai caudală a rectului. În acest caz, va fi necesar să îndepărtaţi rectul în întregime şi muşchii din jur pentru a reduce riscul de recidivare a cancerului în aceeaşi zonă. Acest lucru implică îndepărtarea anusului şi, de asemenea, a muşchilor sfincter, astfel încât să nu existe nicio opţiune cu excepţia efectuării unei stome permanente după operaţie. Chirurgii de cancer intestinal fac tot posibilul pentru a evita efectuarea operaţiilor pentru plasarea stomelor permanente.
A legtöbb orvos a sugárterápiát a műtét előtt részesíti előnyben, mert ez megkönnyítheti a rák eltávolítását, különösen akkor, ha a rákos sejtek mérete és/vagy elhelyezkedése megnehezítheti a műtétet.
A kemoterápia háromféleképpen alkalmazható a vastagbélrák kezelésére:
A vastagbélrák kemoterápiája általában a rákos sejteket elpusztító gyógyszerek kombinációjának szedését jelenti. A gyógyszerek adhatók tabletta formájában (orális kemoterápia), a karba vagy a mellkasba adott infúzióval (intravénás kemoterápia) vagy a kettő kombinációjaként.
A rák stádiumától és fokozatától függően egy intravénás kemoterápiás kezelés néhány órától néhány napig tarthat.
A legtöbb ember egy vagy két hétig rendszeresen napi kemoterápiás kezelésben részesül, majd egy újabb hétig szünetet tart a kezelésben.
Egy kemoterápiás kezelés akár hat hónapig is eltarthat, attól függően, hogy mennyire jól reagál a kezelésre.
O cură de chimioterapie poate dura până la şase luni în funcţie de cât de bine răspundeţi la tratament.
A kemoterápia mellékhatásai a következők:
A kemoterápia gyengítheti az immunrendszert is, ami sérülékenyebbé teszi a fertőzésekkel szemben.
A lehető leghamarabb értesítse ápoló csapatát vagy orvosát, ha a fertőzés lehetséges jeleit mutatja, beleértve a következőket:
A kemoterápiában használt gyógyszerek átmeneti károsodást okozhatnak a férfiak spermiumaiban és a nők petesejtjeiben. Ez azt jelenti, hogy a teherbe esett nők vagy a gyermekvállalás előtt álló férfiak számára a magzat egészségét veszélyezteti. Ezért ajánlott biztonságos fogamzásgátlást alkalmazni a kemoterápiás kezelés alatt és a kezelés befejezése után még egy évig.
Három fő módja van annak, hogy a sugárterápiát vastagbélrák kezelésére használják. Ezek a következők:
A külső sugárterápiát általában naponta, a hét öt napján adják, hétvégén szünettel. A daganat méretétől függően 1-5 hetes kezelésre lehet szüksége. A sugárterápiás ülések rövidek és csak 5-10 percig tartanak.
A legújabb IMRT-VMAT technológiával már lehetséges a daganathoz közeli szervek védelme, hogy a kezelés ne érintse őket.
A palliatív sugárterápiát általában rövid, napi ülésekben adják, a kezelés időtartama 2-3 naptól 10 napig terjed.
A sugárterápia rövid távú mellékhatásai a következők:
Ezek a mellékhatások a sugárterápiás kezelés végeztével elmúlnak. Tájékoztassa ápoló csapatát, ha a kezelés mellékhatásai zavaróvá válnak. Gyakran további kezelések állnak rendelkezésre, hogy segítsenek jobban megbirkózni a mellékhatásokkal.
A sugárterápia hosszú távú mellékhatásai a következők:
Olvassa el még: